|
ARTÍCULO DE REVISIÓN |
Modelos de hospitales promotores de salud: Una estrategia poco explorada en América Latina.
Health promoting hospitals models: a little explored strategy in Latin America
Miranda, Iranela *
* Odontóloga. Maestría en salud pública y gestión sanitaria. Caja de Seguro Social. Correo electrónico: iranelamiranda1976@gmail.com
RESUMEN.
De acuerdo a la carta de Ottawa en 1986, la promoción de la salud consiste en proporcionar a las poblaciones lo medios necesarios para el autocuidado y control de su salud. Bajo este concepto, se han desarrollado estrategias centradas en los recursos de adaptación de los individuos, como: el fortalecimiento de las habilidades personales, la creación de entornos saludables y la participación social; tan necesarios ante la actual transición demográfica y epidemiológica, que ha traído consigo un envejecimiento generalizado de la población y un aumento de las enfermedades crónicas no transmisibles. Ante este escenario, se hace necesario el desarrollo de estrategias que fomenten la promoción de la salud en los entornos en donde las personas viven, estudian, trabajan y reciben atención sanitaria, basado en un enfoque salutogénico, de ver la salud en positivo y no en el modelo tradicional curativo. En este artículo se expone el concepto de hospitales promotores de salud, de la Organización Mundial de la Salud y la necesidad de adoptar modelos como este en América Latina
Palabras clave: promoción de salud, servicios de salud, educación en salud, salutogénesis.
ABSTRACT.
In accordance with de Ottawa Letter from 1986, the health promotion consists of providing populations the necessary means for the self-care and control of their health. Under this concept, strategies have been developed focused on strengths and adaptation resources, like: personal skills, the creation of healthy environments and social participation, so necessary especially with the current demographic and epidemiological transition that brought a generalized aging population and an increase of the noncommunicable chronic diseases. In front of this reality, it’s necessary to develop different strategies that encourage health promotion in the environments where people live, study, work and receive health attention, based on a salutogenic approach that sees health positively and not in the traditional healing vision. This article exposes the health promoting hospital concept of the World Health Organization and the need of this models in Latin America.
Keywords: health promotion, health services, health education, salutogenesis.
INTRODUCCIÓN.
La promoción de salud es una función esencial de la salud pública y su campo se desarrolla entorno a elaborar políticas públicas saludables, crear ambientes favorables para la salud, reforzar la participación social, desarrollar aptitudes personales para la salud y reorientar los servicios hacia la promoción de la salud.1,2
En este sentido, la organización de los servicios de salud ha atravesado grandes cambios junto a los patrones de enfermedad y los modelos de gestión. La declaración de Astaná sostiene que la atención no debe ser fragmentada; por el contrario, debe estar dirigida a que los hospitales, atención primaria y demás servicios de salud colaboren estrechamente en la promoción de salud, prevención de enfermedades agudas o crónicas, tratamiento y rehabilitación.3
SITUACIÓN DE SALUD EN AMÉRICA LATINA Y EL CARIBE
Los cambios en los patrones de enfermedad, se deben en parte a cambios que han ocurrido en los últimos 70 años, en relación a la estructura demográfica en América Latina y el Caribe; en donde ha habido una disminución de la mortalidad y la fecundidad, que se ha traducido en un mayor envejecimiento de la población, en relación a otras regiones del mundo. A partir de 1960, la proporción de personas mayores en esta región, ha aumentado de forma sostenida. Siguiendo una tendencia similar a la de Asia, América Latina experimentó un envejecimiento poblacional parecido al registrado en Europa, pero en la mitad del tiempo que dicha región.4
En Latinoamérica y el Caribe, la mejora en los resultados en cuanto a las enfermedades no transmisibles ha sido más lenta en comparación a otras regiones. Las enfermedades cardiovasculares y cánceres fueron responsables del 82 % de las muertes, 10 % fueron debido a enfermedades transmisibles/ maternas perinatales y 8 % debido a lesiones. La violencia interpersonal se incrementó en un 33 % de 1990 a 2017. La incidencia de tuberculosis aumentó de forma significativa en países como Granada, El Salvador, Surinam y Uruguay. Por otro lado, la incidencia de infección por VIH aumentó en países de la región como: Chile, Brasil, Costa Rica, Bolivia y Uruguay. La cobertura antirretroviral en la región es del 55 %, siendo esto muy inferior al objetivo mundial de llegar al 90 %. Por otro lado, la obesidad es uno de los factores de riesgo más relevante en la región; estando presente en 8 % de los menores de 5 años, 28 % de los adolescentes, más del 53 % de los adultos hombres y 61 % de las mujeres. La prevalencia de tabaquismo está entre el 12 y el 15 %. El consumo de alcohol aumentó un 3 % del 2010 al 2016.5
Este escenario se presenta, a pesar de que, en la mayoría de los países latinoamericanos la salud es un derecho y está descrito en la Constitución; como en el caso de Brasil, Ecuador, Nicaragua, Venezuela, Cuba, Colombia, Chile, México, Panamá, Paraguay y Perú. El panorama epidemiológico de Latinoamérica es uno de los más complejos, ya que presenta características de la región europea y también la de algunos países africanos. Por un lado, deben hacer frente a enfermedades crónicas, pero a la vez a enfermedades como la tuberculosis, sarampión, dengue y virus del Zika; además de problemas sociales como la violencia. En respuesta a esta problemática, América Latina y el Caribe invierten en promedio novecientos cuarenta y nueve dólares en salud per cápita, lo cual es muy inferior en comparación a otras regiones como Medio Oriente y África del Norte. El gasto total en salud en la región es de 3.7 % del producto interno bruto (PIB), quedando muy por debajo del promedio de los países de la organización para la coordinación y desarrollo económico (OCDE), que gastan un 6.6 % del PIB.6
Por su parte, Panamá es considerada la segunda economía más competitiva de América Latina, de acuerdo a los índices internacionales del banco mundial y del foro económico mundial. Actualmente el país no posee un sistema de salud único; por el contrario, las prestaciones de servicios de salud son responsabilidad de dos instituciones diferentes: por un lado, la Caja de Seguro Social brinda atención a más del 60 % de la población que cotiza cuotas de seguridad social a partir de su salario; y, el Ministerio de Salud, que atiende al 40 % perteneciente a la población no asegurada. En medio de una franca transición demográfica, Panamá se caracteriza por presentar una doble carga de enfermedad; por un lado, las enfermedades transmisibles prevalentes en la población rural y de bajos recursos; y, las enfermedades crónico degenerativas que van en ascenso producto del envejecimiento de la población. Las principales causas de muerte en este país son, en orden descendente: tumores malignos, enfermedades cerebro vasculares, causas por violencia, enfermedades isquémicas del corazón, otras enfermedades del corazón, diabetes mellitus y enfermedades hipertensivas.7
Otro de los aspectos esenciales en salud, es la investigación. En este sentido, algunos autores reconocen que la priorización de las investigaciones en salud en Panamá, es una estrategia esencial para la toma de decisiones y mejorar el panorama de salud. Por lo que se recomienda una agenda nacional que incluya los problemas más relevantes de este país, como lo son: enfermedades no transmisibles, envejecimiento de la población, muertes debido a accidentes y violencia; así como la prevención de enfermedades y promoción para la salud.8
En un estudio realizado para identificar la evolución de los análisis de la situación en salud (ASIS) en América Latina, se evidenció que en estos análisis persiste el enfoque negativo basado en patologías, déficits, indicadores de daño, riesgo, pero no en bienestar y factores protectores, lo que se traduce en una necesidad inminente de adoptar un enfoque salutogénico y de activos en salud, utilizando indicadores como factores protectores, calidad de vida, capital social, entre otros.9
Un claro ejemplo de que se puede cambiar a un enfoque positivo de la salud, son las disrupciones en los sistemas de salud de América Latina y el Caribe, que nos dejó la pandemia por el COVID-19, como: la telemedicina, gestión de camas hospitalarias y formas de desplegar el personal de salud. A pesar de que la pandemia demostró que la región no está preparada para enfrentar las crisis de salud pública, ya que cuenta con incipientes sistemas de vigilancia y alerta temprana para enfermedades infecciosas y amenazas biológicas, permitió transformar los abordajes convencionales de la medicina, en herramientas versátiles que podrían ser el inicio para las reformas y cambios de paradigma en salud.10
Ante esta situación en la región, es evidente la necesidad de hacer una reestructuración de los servicios de salud, dando la importancia que merecen, a las intervenciones de carácter preventivo y de autocuidado. En este sentido, la historia ha marcado siempre un camino claro hacia la promoción de la salud a través del empoderamiento de la población, el trabajo intersectorial y la participación social. Solo se debe pasar del decirlo a hacerlo.
MODELO SALUTOGÉNICO
Existe un modelo de salud en positivo denominado modelo salutogénico, descrito por Aaron Antonovsky, el cual fue acogido formalmente por la Organización Mundial de la Salud (OMS) en 1972 y ha influido trascendentalmente en la promoción de la salud. Este enfoque teórico, apoya las prácticas basadas en el uso de los recursos positivos y protectores, a nivel individual y colectivo, para mejorar la salud y bienestar de la población.11
De acuerdo a este modelo, la promoción de la salud no solo es responsabilidad del sector salud; por el contrario, es un derecho y un deber ciudadano, que se consigue a través de la coordinación de toda la sociedad. Es por ello que el individuo se convierte en un sujeto responsable, activo y participante, y los profesionales por su parte, actuarían como un apoyo mediante el ofrecimiento de opciones a las personas, para que puedan tomar decisiones basadas en la educación sanitaria.12
El modelo salutogénico fue desarrollado en contraposición a la “orientación patogénica” que generalmente caracteriza a los sistemas sanitarios. De esta manera, cuando se habla de aplicar el modelo salutogénico al sistema de salud, se pretende restringir la entrada de la orientación patogénica en los cuidados de salud y; por el contrario, complementar o cambiar a un modelo con orientación salutogénica, en todas sus prácticas y políticas.13
Si tomamos en cuenta este enfoque, las instalaciones de salud en general, pueden ser escenarios importantes para la realización de acciones de promoción de la salud y prevención de enfermedades en beneficio de la población, de la comunidad, del ambiente y del equipo de trabajo.
En la atención primaria, por ejemplo, el modelo salutogénico representa un recurso para comprender y utilizar la interacción de los diversos recursos del paciente, del equipo de trabajo y la comunidad, para hacer frente a los factores de riesgo y estresores para la salud en una atención primaria salutogénica. De este modo, la salutogénesis puede ser concebida como un constante proceso de aprendizaje que soporta y da apoyo hacia la salud, mejorándola literalmente.14
HOSPITALES PROMOTORES DE SALUD (HPS)
Basada en esta filosofía salutogénica, surge la iniciativa de los HPS, presentada y liderada por la OMS en 1990, denominándola Health Promoting Hospital Network. A partir de allí, la red se expandió globalmente y actualmente cuenta con más de 900 miembros en 44 países, ninguno en la Región de América Latina y el Caribe. El objetivo fundamental de la Red de HPS es el de promover y asistir la propagación del concepto de promoción de salud en hospitales, así como apoyar la implementación dentro de los países y regiones. En esta estrategia de implementación, se recomiendan aspectos como: la capacitación y entrenamiento del gerente y su equipo de trabajo en promoción de salud; así como la armonización de los profesionales con los valores e identidad de la promoción de salud. Es clave que los profesionales perciban que, en este contexto, adquieren nuevas destrezas, responsabilidades y mejora de su estatus profesional.15
Los HPS deben implementar los valores, estándares y reorientación de los servicios hacia la promoción de salud, basados en una sólida cultura gerencial y estructura organizacional, mejorando así la calidad en los servicios de salud y el ambiente hospitalario; y, en consecuencia, aumentando la satisfacción del equipo de trabajo, los pacientes y sus familiares.16
No obstante, algunos autores, como Johnson y Baum, introdujeron en su momento algunos criterios de clasificación, que están basados en cuatro tipos o modelos de HPS desde la perspectiva organizacional, tomando en cuenta los siguientes criterios: qué tan involucrada está la organización del hospital y los tipos de actividades de promoción de salud que se desarrollan. De acuerdo a esto, se procede a describir cada tipo.17
1. Los hospitales que están realizando un proyecto de promoción de salud: no reorienta la organización del hospital o el equipo que lo conforma hacia la promoción de la salud. La promoción de salud se implementa en niveles muy básicos.
2. Delegar el papel de promotor de salud a una división especial, departamento o equipo: como por ejemplo un coordinador de promoción de salud. Este modelo no confronta cada unidad dentro del hospital para producir un cambio del enfoque de la medicalización e institucionalización, al enfoque orientado hacia la salud comunitaria.
3. Ser un escenario de promoción de salud: este es el modelo más aceptado por la Red de HPS. Existe un compromiso con los cambios organizacionales con la finalidad de crear una real configuración de promoción de salud. El hospital puede emprender actividades de promoción de salud para promover la salud en los pacientes, en el equipo de trabajo, la organización y su ambiente físico. Este modelo se queda corto en brindar promoción de salud a la comunidad.
4. Ser un escenario de promoción de salud y mejorar la salud en la comunidad: en este modelo los hospitales se comprometen no solo a involucrarse ellos mismos en la promoción de salud, sino también a mejorar la salud a nivel comunitario. Los problemas de salud del paciente, del equipo de trabajo, de la organización, del ambiente físico y la comunidad, son todos tomados en cuenta en la implementación del HPS. Según ambos autores, solo los dos últimos tipos pueden ser considerados realmente HPS.
Los Estándares 2020 para los hospitales y servicios sanitarios que promueven la salud, presentados por Red Internacional de HPS, incluyen algunos aspectos clave para que los mismos fomenten la reorientación de las estrategias, con la finalidad de convertir a la organización en un entorno de promoción de salud. Estos estándares han sido divididos por áreas o enfoques que incluyen la visión organizacional, asistencia sanitaria y accesibilidad, ambiente laboral y salud comunitaria. A continuación, los Estándares 2020 para HPS.18
Estándar 1. Demostrar el compromiso de la organización con los HPS: La organización orienta sus modelos de gobierno, políticas, estructuras, procesos y cultura para el beneficio de la salud del paciente, el personal y las poblaciones atendidas y en apoyo a las sociedades sostenibles. Algunos sub estándares de este estándar 1 son: Liderazgo, política, seguimiento, aplicación y evaluación
Estándar 2. Garantía del acceso a los servicios: La organización pone en práctica las medidas necesarias para garantizar la aceptabilidad, accesibilidad y disponibilidad de sus instalaciones. Algunos sub estándares del estándar 2 son: derecho y disponibilidad, información, acceso y aceptación sociocultural.
Estándar 3. Mejorar la asistencia sanitaria centrada en la persona y en los demás ciudadanos usuarios de los servicios: La organización procura y se esfuerza por brindar la mejor atención y resultados centrados en el paciente permitiendo la participación de los pacientes y la comunidad para contribuir en sus actividades. Los sub estándares del estándar 3 son: capacidad de respuesta a las necesidades de atención, práctica asistencial responsable, comunicación con pacientes y el personal, dar apoyo al comportamiento del paciente y su empoderamiento, participación de pacientes, familias, personas cuidadoras y comunidad, colaboración con proveedores de salud.
Estándar 4. Crear un ambiente y puesto de trabajo saludable: La organización desarrolla un entorno de trabajo que promueve la salud para los pacientes, familiares, personal, personal de apoyo y personas voluntarias. Los sub estándares de este estándar 4 son: necesidades de salud del personal, participación, promoción de la salud y entornos saludables.
Estándar 5. Promover la salud de la Sociedad en general: La organización se compromete a promover la salud en la comunidad y la población de referencia. Los sub estándares de este estándar 5 son: necesidades de salud de la población, abordar la salud de la comunidad, salud ambiental, compartir información, investigación y capacidad.
Algunos autores han incorporado otros aspectos a la implementación de los HPS, además de los cinco estándares básicos. Uno de ellos, es la construcción de edificaciones para los servicios de salud, basadas en un ambiente físico que gire en torno a la promoción de salud. De acuerdo a algunos estudios, estos ambientes pueden mejorar los resultados clínicos, la experiencia de los pacientes y el personal de salud y el rendimiento económico de las instalaciones, tomando en cuenta aspectos como: diseño del edificio, ambiente, espacios dentro y fuera del hospital, habitaciones de los pacientes, áreas de apoyo o descanso para el equipo de trabajo, diseño de los espacios para cuidados de salud, espacios para la circulación, mobiliario, aspectos de mantenimiento, entre otros.19
Figura 1. Modelo de Red de Trabajo para Hospitales Promotores de Salud
|
GERENTE DEL HOSPITAL |
||
|
• Coordinador Administrativo • Recursos humanos • Servicios Generales • Proveedores. • Información y Comunicación • Continuidad Asistencial • Docencia y Capacitación |
• Coordinador Clínico • Servicios de especialidades médicas • Servicios de apoyo • Protocolos Clínicos • Bioseguridad • Calidad Asistencial • Salud y Seguridad Ocupacional • Docencia y capacitación |
• Coordinador de Estándares, Monitoreo y Evaluación • Seguimiento periódico de los indicadores del proyecto, en todas las áreas |
|
|
||
Como se puede observar, las Redes de HPS se basan en la filosofía de que todas las acciones a nivel gerencial y asistencial de un hospital, estén dirigidas a la promoción de salud, manteniendo una visión holística a través de las diferentes áreas: atención al paciente, ambiente de trabajo, educación para la salud, manejo de desechos hospitalarios, servicios brindados por proveedores y acciones intersectoriales a nivel comunitario. Para cumplir con este objetivo, se debe incluir dentro de la implementación y desarrollo de la estrategia, a todas las partes interesadas a través de una red de trabajo que involucre a todas las áreas (Ver figura 1).
Una de las barreras más importantes observadas en la implementación de la promoción de la salud en hospitales, es la resistencia por parte de los profesionales del sistema de salud a integrar la promoción de la salud en sus rutinas de trabajo con los pacientes.20
Esta situación puede ser comprensible, dado que, en la rutina diaria de un hospital, el personal está enfocado en atender una alta demanda pacientes con situaciones clínicas complejas, en las que salvar su vida se convierte en el principal objetivo; dejando de lado el enfoque preventivo en relación a los factores de riesgo que le llevaron a esa condición.
Como se puede observar, involucrar la promoción de la salud en hospitales no es un trabajo sencillo, por lo que requiere el desarrollo de estrategias gerenciales que promuevan el compromiso de los profesionales con los programas de promoción de la salud. Algunos estudios recomiendan el uso de modelos dinámicos como el plan para mejoramiento de la calidad: Planear-Hacer-Evaluar-Actuar (PDCA), introducido por Walter Shewhart en 1930 y que constituye una herramienta para dar seguimiento a la implementación del proyecto (Ver Figura 2).21
Figura 1. Modelo de Red de Trabajo para Hospitales Promotores de Salud
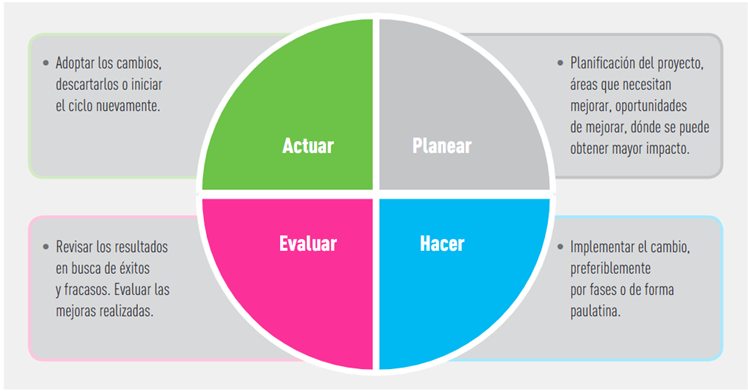
Herramienta de calidad recomendada para la implementación de HPS.
Por ahora, existe una escasez de estudios que evalúen la capacidad organizacional en los HPS. Sin embargo, son muchas las razones que explican el liderazgo que tienen los hospitales en este aspecto y que justifican la visión de que sean considerados como escenario para la promoción de la salud. A continuación, se mencionarán algunos de ellos.22
• Los hospitales son el centro del sistema de salud, ya que producen del 40 al 70 % del gasto en cuidados de salud.
• La promoción de la salud puede alentar a los hospitales a mejorar la calidad de sus servicios.
• Una persona hospitalizada está convenientemente expuesta a información de promoción de la salud y puede ser persuadida para modificar su comportamiento no saludable.
• Los hospitales funcionan como un gran lugar de trabajo, un centro de servicios de salud e instituto comunitario, brindando atención a un gran número de personas, permitiendo abordar de esta forma, los problemas de salud de los trabajadores del hospital.
• Los médicos pueden, a través de su profesión, ejercer un gran impacto en las políticas públicas debido a su rol tanto en la práctica médica como en la educación social, y las personas están más receptivas a recibir recomendaciones de estos profesionales.
• Los hospitales producen una gran cantidad de desechos y son consumidores de una gran cantidad de productos, esto le da la oportunidad a nivel corporativo, de reducir los desechos y de consumir productos que no contaminen el ambiente.
Adicional a todos estos aspectos, existen otros que también avalan la promoción de la salud en los hospitales, como: son considerados el único lugar de trabajo donde un gran número de colaboradores están expuestos a riesgos físicos y psicológicos durante el desarrollo de sus tareas. Muchas de estas exposiciones son inevitables, por lo que es importante dar seguimiento a las políticas de promoción de la salud dentro del hospital. Por otro lado, los factores relacionados con el estilo de vida resultan ser sumamente importantes en el tratamiento y pronóstico de la enfermedad. Finalmente, los hospitales juegan un papel central en el sistema de salud, constituyendo centros en donde se practica la medicina moderna, la educación e investigación, es por ello que pueden influir en el comportamiento de los profesionales y organizaciones.23
En los HPS, los pacientes, sus familias y los proveedores de salud tienen un rol participativo en el proceso de toma de decisiones y la provisión de los servicios de salud. Los valores respetados en estos hospitales incluyen: derechos de los pacientes, derechos de los empleados, equidad en salud, participación en la toma de decisiones y responsabilidad. Este tipo de hospitales se centra en la salud de sus pacientes y sus acompañantes, provee las circunstancias para la práctica de estilos de vida saludable para los pacientes y la comunidad; lleva al personal de salud a un comportamiento saludable y a reducir los riesgos ambientales. Implementar los estándares de HPS, puede mejorar indicadores como: porcentaje de ocupación de camas, promedio de estancia media hospitalaria, intervalos de rotación de camas, mortalidad, morbilidad y satisfacción del paciente.24
Algunos autores sostienen que todas las organizaciones de salud, públicas o privadas y centros de rehabilitación directamente o indirectamente relacionados con los servicios de salud, deberían aplicar los estándares de los HPS. Aun así, los HPS son todavía un concepto novedoso en los países en desarrollo y su práctica se encuentra en etapa embrionaria. Sin embargo, la mayoría de los estudios que se han llevado a cabo para evaluar la perspectiva de las partes interesadas, revelaron una retroalimentación positiva relacionada a la estrategia de HPS y sus resultados en beneficio de los pacientes, las comunidades y el equipo de trabajo del hospital.
CONCLUSIONES
Las experiencias en salud en Latinoamérica, le han llevado a realizar cambios paulatinos en el sistema de salud, con miras a mejorar la accesibilidad y la calidad de sus servicios. Poco a poco se han ido dirigiendo los recursos hacia la promoción de la salud y la prevención de la enfermedad, para reducir la morbimortalidad y consecuentemente el gasto sanitario.
Ante este panorama, la estrategia de HPS ha sido poco explorada en la región, pero podría representar una opción holística e innovadora que permitiría que la promoción de la salud dejara de ser exclusiva de la atención primaria; y, por el contrario, trascendiera a escenarios como el tercer y cuarto nivel de atención, que anteriormente no eran vistos como una posibilidad para tal fin.
Recomendamos que, a nivel de los sistemas de salud se desarrollen programas y estrategias como esta, que vayan más allá de la identificación del problema de salud y su tratamiento. Se requiere dar mayor importancia al impacto que tienen los estilos de vida y los determinantes sociales en el desarrollo de la enfermedad para, de esta forma, brindar a la población las herramientas necesarias para aprender a elegir las opciones más beneficiosas para su salud.
AGRADECIMIENTOS
Agradezco a mi profesora de promoción para la salud de la Universidad de Valencia, Rossana Peiró; quién cambió mi visión sobre la salud y me motivó siempre a desarrollar este proyecto de hospitales promotores en Panamá. A mi esposo Manuel y a mi hijo Ian Vincent, por acompañarme y apoyarme en cada una de mis metas y sueños.
REFERENCIAS:
1. Organización Mundial de la Salud. Carta de Ottawa para la Promoción de la Salud. 1986. Disponible en la página de Internet: http://www.paho.org/Spanish/AD/SDE/HS/ OttawaCharterSp.pdf.
2. López-Fernández L, Solar Hormazábal O. Repensar la Carta de Ottawa 30 años después. Gac Sanit. 2017;31:443-5.
3. World Health Organization and The United Nation Children’s Fund. Declaración de Astaná. Global Conference of Primary Health Care. 2018.1-9.
4. Comisión Económica con América Latina y el Caribe (CEPAL). Envejecimiento en América Latina y el Caribe: inclusión y derechos de las personas mayores (LC/ CRE.5/3). Santiago, 2022.
5. OECD/The World Bank. Panorama de la Salud: Latinoamérica y el Caribe. 2020, OECD, Publishing, Paris. https://doi.org/10.1787/740f9640-es.
6. Lago M. La situación de Sanidad pública en América Latina. Les Études du CERI. 2021;252-253:85-9.
7. Ministerio de Salud. Análisis de Situación de Salud Panamá 2018. Marco Visión Nacional de Salud. Panamá. 2018. 1-233.
8. Romero I, Quental C. Research for better health: the Panamenian priority-setting experience and the need for a new process. Health Policy and Systems. 2014;12:38.
9. López-Lara R. El análisis de situación de salud poblacional en América Latina y el Caribe, entre 2000 y 2017. Reflexiones y desafíos. Rev. Fac. Nac. Salud Pública. 2018; 36:18-30.
10. Savedoff W, Bernal P, Distrutti M, Goyeneche L, Bernal C. Más allá de la normalidad: Los desafíos para el sector salud en América Latina y el Caribe que expuso el COVID-19. Banco Interamericano de Desarrollo. 2022. http://creativecommons.org/licenses/by-nc-nd/3.0/igo/ legalcode.
11. Álvarez O, Ruiz-Cantero M, Cassetti V, Cofiño R, ÁlvarezDardet C. Salutogenic interventions and health effects: a scoping review of the literature. Gac Sanit, 2021; 35:488-94.
12. Hernán M, Morgan A, Mena A. Formación en Salutogénesis y Activos para la Salud. Escuela Andaluza de Salud Pública. Consellería de Salud y Bienestar Social. 2010. 1-181.
13. Mittlemark M, Bauer G, Vaandrager L, Pelikan J, Sagy S, Eriksson M, et al. The Handbook of Salutogenesis. Second Edition. 2022.1-651.
14. Erickson M. The sense of coherence in the Salutogenic model of health. The Handbook of Salutogenesis. 2017:9196.
15. Wieczoreck C, Marent B, Osreck F, Dorner T, Dür W. Hospitals as professional organizations: challenges for reorientation towards health promotion. Health Sociology Review. 2015;24:123-36.
16. Yaghoubi M, Karamail M, Bahadori M. Effective Factors in implementation and development of health promoting hospitals: a systematic review. Health Promot Int. 2019;34:811-23.
17. Johnson A, Baum F. Health Promoting Hospitals: A Tipology of Different Organizational Approaches to Health Promotion. Health Promotion International. Oxford University Press 2001;16:281-
18. Red Internacional de Hospitales y Servicios de Salud Promotores de la Salud. Estándares para la Promoción de la Salud en Hospitales y Servicios de Salud. Hamburgo, Alemania. 2020.
19. Miedema E, Lindahl G, Elf M. The Swedish Health Promoting Healthcare network and the built environment. Health Promot Int. 2022;37:daab101.
20. Lee CB, Chen MS, Chien SH, Pelikan JM, Wang Y, Chung CMY. Strengthening health promotion in hospitals with capacity building: a Taiwanese case study. Health Promotion International. 2015;30:625-36.
21. International Network of Health Promoting Hospitals and Health Services. Self-Assessment Tool for Implementing the 2020 Standars for Health Promoting Hospitals and Health Services. Version 1.1. Hamburg, Germany: International HPH Network. 2021.
22. Lee Ch, Chen M, Powell M, Chu C. Organizational Change to Health Promoting Hospitals: A Review of the literature. Springer Science Reviews. 2013;1:13-23.
23. Nikpajouh A, Shahrbaf MA, Doayie M, Mohseny M, Ebadi A, Alizadeh M, et al. Health promoting hospitals in Iran: Persian translation, cultural adaptation, content and face validation of selfassessment form of the standards of health promoting hospitals affiliated to the World Health Organization. Med J Islam Repub Iran. 2018;32:120.
24. Amiri M, Khosravi A, Riyahi L, Naderi S. The impact of setting the standards of health